ในประเทศไทย อัตราผู้ป่วยโรคไตมีสัดส่วนประมาณ 7% ของประชากร และกำลังเพิ่มขึ้น การพัฒนาสูตรอาหารสำหรับผู้ป่วยไตวายเป็นสิ่งสำคัญอย่างยิ่ง ทั้งเพื่อช่วยรักษาการทำงานของไตและปรับปรุงคุณภาพสุขภาพของผู้ป่วยในระหว่างการรักษา
1. ภาพรวมของภาวะไตวาย
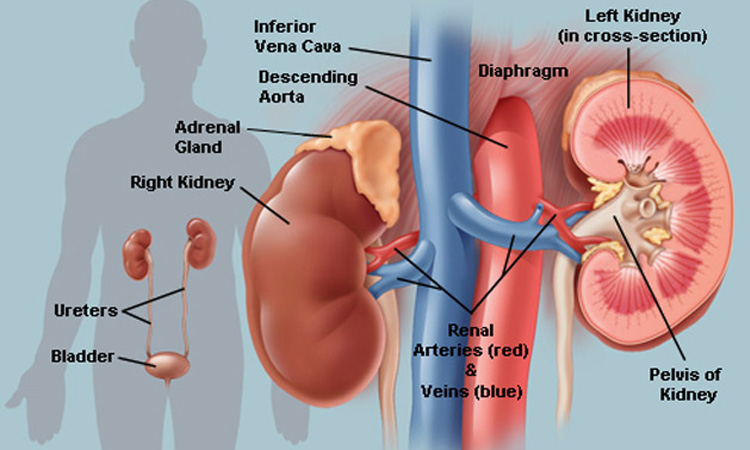
ไตเป็นอวัยวะที่อยู่ด้านหลังส่วนล่างของกระดูกซี่โครงทั้งสองข้าง มีหน้าที่ขับถ่ายสารส่วนเกินออกจากระบบเผาผลาญของร่างกาย เก็บรักษาหรือขจัดสิ่งสกปรกอื่น ๆ ออกจากร่างกายผ่านทางปัสสาวะ นอกจากนี้ ไตยังควบคุมระดับ pH เกลือ และโพแทสเซียมในร่างกาย ผลิตฮอร์โมนที่ควบคุมความดันโลหิต และควบคุมการผลิตเซลล์เม็ดเลือดแดง
ไตยังมีหน้าที่กระตุ้นวิตามินดีรูปแบบหนึ่งที่ช่วยให้ร่างกายดูดซึมแคลเซียมเพื่อสร้างกระดูกและควบคุมการทำงานของกล้ามเนื้อ
เมื่อไตมีนิ่ว การติดเชื้อและการกักเก็บของเหลวเป็นเวลานานจะค่อยๆ ทำลายเนื้อเยื่อไต ไตทั้งสองข้างมีไตประมาณหนึ่งล้านชิ้น ในระหว่างการทำงานของไต มักจะมีหน่วยไตบางส่วนที่ตายไปตามกาลเวลาและ
ไม่มีวันงอกใหม่เสมอ หากไม่มีหน่วยไตประมาณ 50% ผู้คนก็ยังสามารถดำรงชีวิตได้ตามปกติ แต่ถ้าหายไป 25% ไตวายจะปรากฏขึ้น ในเวลานั้นผู้ป่วยจะต้องใช้มาตรการที่มีราคาแพงมากในการดำรงชีวิต เช่น การฟอกไต หรือการปลูกถ่ายไต
2. การวินิจฉัยและการรักษาภาวะไตวาย

สาเหตุของไตอ่อนแอมีหลายประการ ดังนั้นเพื่อหาสาเหตุและวางแผนการรักษาที่มีประสิทธิภาพ แพทย์อาจสั่ง:
อัลตราซาวนด์ไต
ซึ่งมักเป็นข้อบ่งชี้แรกสำหรับผู้ป่วยเพราะทำได้ง่ายและค่าใช้จ่ายไม่สูง… การตรวจด้วยภาพไตโดยใช้คลื่นเสียงความถี่สูงเพื่อประเมินขนาดไต โครงสร้าง และโรคประจำภูมิภาคที่อาศัยอยู่ในไต…
การสแกนเอกซ์เรย์คอมพิวเตอร์ CT
การสแกนด้วยเอกซเรย์คอมพิวเตอร์ (CT) เพื่อสร้างภาพภายในร่างกาย วิธีการวินิจฉัยด้วยภาพนี้มักใช้เพื่อให้แพทย์ทราบภาพรวมของสาเหตุของโรค
การถ่ายภาพด้วยคลื่นสนามแม่เหล็ก (MRI)
วิธีนี้จะใช้ในการประเมินภาวะไตวายของผู้ป่วยผ่านอาการ ได้แก่ เลือดในปัสสาวะ การติดเชื้อทางเดินปัสสาวะบ่อย ติดตามผู้ป่วยที่มีประวัติเป็นมะเร็งทางเดินปัสสาวะ…
การตรวจสแกนไต
การตรวจสแกนไตเป็นหนึ่งในเทคนิคการวินิจฉัยที่มีคุณค่าสูงในการประเมินพยาธิสภาพของไต บทบาทของการตรวจสแกนไตคือการให้ข้อมูลเกี่ยวกับสัณฐานวิทยาของไต การทำงาน ความสามารถในการขับถ่ายปัสสาวะ ฯลฯ การตรวจสแกนไตมีความปลอดภัยสำหรับผู้ป่วยที่มีความไวต่อสารทึบแสง ดังนั้นจึงไม่สามารถทำการเอ็กซเรย์ได้
การตรวจชิ้นเนื้อ
เป็นวิธีการเอาชิ้นส่วนเนื้อเยื่อไตออกภายใต้การแนะนำของอุปกรณ์วินิจฉัยด้วยภาพ เพื่อประเมินสภาพของไตและความเสี่ยงของโรคมะเร็ง วิธีนี้มักดำเนินการหลังจากวิธีถ่ายภาพวินิจฉัยทั่วไปอื่นๆ
วิธีการรักษาภาวะไตวาย
โรคไตไม่สามารถรักษาให้หายขาดได้ แต่หากมีวิธีการรักษาที่มีประสิทธิภาพ ผู้ป่วยก็จะมีชีวิตที่กระฉับกระเฉง สะดวกสบาย และสามารถเรียนและทำงานต่อไปได้ การรักษาภาวะไตวายขึ้นอยู่กับสาเหตุของโรค
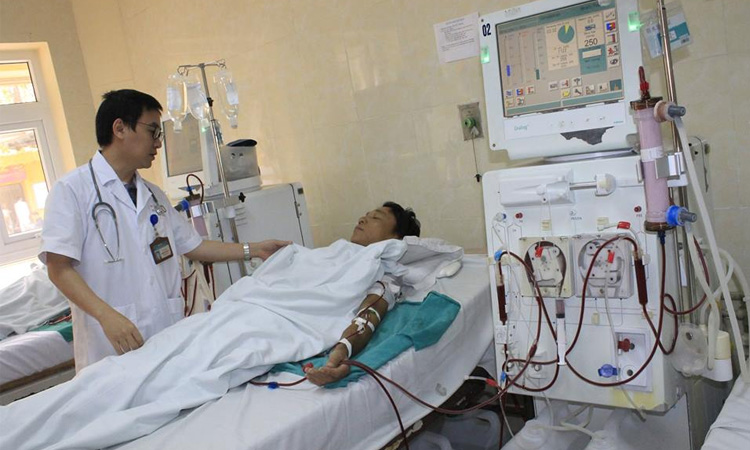
โดยเฉพาะ:
การรักษาอายุรศาสตร์
การดูแลและการรักษาอายุรศาสตร์สามารถช่วยควบคุมอาการได้อย่างมีประสิทธิภาพ ผู้ป่วยไม่จำเป็นต้องฟอกไตหรือปลูกถ่ายไต สิ่งสำคัญคือต้องเข้าใจว่าการดูแลและการรักษาแบบประคับประคองเพื่อควบคุมอาการไม่ใช่วิธีรักษาภาวะไตวายและไม่รับประกันอายุยืนยาว การรักษาเหล่านี้มีแต่ช่วยให้ผู้ป่วยมีชีวิตที่สะดวกสบายมากขึ้นจนไม่สามารถรักษาไว้ได้อีกต่อไป
การกรองเลือด (การฟอกไต)
การฟอกไตคือการใช้เครื่องจักรภายนอกร่างกายเพื่อทำความสะอาดของเสียออกจากเลือดแทนการทำงานของไต หลังจากล้างสารพิษทั้งหมดแล้ว เลือดจะกลับคืนสู่ร่างกายของผู้ป่วย คุณอาจเชื่อมต่อกับเครื่องพิเศษหรือถุงใส่สายสวนแบบพกพา ทั้งนี้ขึ้นอยู่กับประเภทของการฟอกไต
ข้อบ่งชี้ในการฟอกไตจะใช้ในกรณีที่ผู้ป่วยมีภาวะแทรกซ้อน เช่น ความผิดปกติของสมอง เพิ่มโพแทสเซียม แต่ไม่ตอบสนองต่อการรักษา และค่าการกวาดล้างครีเอตินีนต่ำกว่า 10 มล./นาที/1.73 ตร.ม. การฟอกเลือดสามารถทำได้เป็นประจำสัปดาห์ละ 3 ครั้งในสถานพยาบาล
การปลูกถ่ายไต
ทางเลือกการรักษาอีกทางหนึ่งสำหรับผู้ที่มีภาวะไตวายคือการปลูกถ่ายไต ไตที่แข็งแรงจะถูกแทนที่ด้วยไตที่สูญเสียความสามารถในการทำงานได้ตามปกติถึง 90% และไม่สามารถกรองเลือดได้อีกต่อไป
แหล่งที่มาของไตสำหรับการปลูกถ่ายอาจมาจากผู้บริจาคไตที่มีชีวิต (ญาติหรือไม่ใช่ญาติ) หรือผู้บริจาคสมองที่ตายแล้ว ถือเป็นทางเลือกการรักษาที่ดีที่สุดสำหรับผู้ป่วยไตวายเพราะสามารถเพิ่มโอกาสในการมี
ชีวิตที่ยืนยาวและมีสุขภาพดีขึ้นได้ ผู้ป่วยจะได้รับการปลูกถ่ายไตเมื่อไตใกล้จะล้มเหลว ก่อนทำการฟอกไต และยังสามารถใช้ร่วมกับการฟอกไตระหว่างรอการปลูกถ่ายไตได้อีกด้วย
การผ่าตัดปลูกถ่ายไตถือว่าปลอดภัยและมีอัตราความสำเร็จสูง การวิจัยพบว่าผู้ป่วยที่ได้รับไตจากผู้บริจาคที่มีชีวิตจะมีชีวิตยืนยาวกว่าผู้ป่วยที่ได้รับไตจากผู้บริจาคที่สมองตาย (ผู้ที่เพิ่งเสียชีวิต) โดยเฉลี่ยแล้ว
การปลูกถ่ายไตจากผู้บริจาคที่ยังมีชีวิตอยู่จะมีอายุ 15-20 ปี และจากผู้บริจาคที่เสียชีวิตจะมีอายุ 10-15 ปี
อย่างไรก็ตาม ในการเลือกการปลูกถ่ายไต ผู้ป่วยอาจมีความเสี่ยง เช่น ภาวะลิ่มเลือดอุดตัน เลือดออก ไตรั่วหรืออุดตัน การติดเชื้อ และมะเร็งที่เกี่ยวข้องกับการบริจาคไต โดยเฉพาะผู้รับการปลูกถ่ายไตจะต้องรับประทานยากดภูมิคุ้มกันตลอดชีวิตหลังการผ่าตัด เพื่อป้องกันไม่ให้ร่างกายปฏิเสธไตใหม่ ยาเหล่านี้มีผลข้างเคียงในตัวเองและบางชนิดก็ร้ายแรงมาก
การผ่าตัดปลูกถ่ายอาจไม่ใช่ทางเลือกที่เหมาะสมสำหรับทุกคน ดังนั้นผู้ป่วยควรปรึกษาแพทย์ผู้รักษาเพื่อขอคำแนะนำโดยละเอียดเพิ่มเติม
3. ภาวะไตวายเฉียบพลันเป็นอันตรายหรือไม่?
ไตเป็นอวัยวะที่สำคัญอย่างยิ่งและมีความสำคัญต่อความสามารถของร่างกายในการกรองเลือดและกำจัดสารพิษ นั่นเป็นสาเหตุที่ปัจจัยใดๆ ที่ส่งผลต่อไตทำให้เกิดการเปลี่ยนแปลงที่ผิดปกติในร่างกาย อย่างไรก็ตาม ระดับของผลกระทบจะขึ้นอยู่กับการเปลี่ยนแปลงของไตที่แตกต่างกัน
จึงมีหลายๆ คนเกิดคำถามว่า ภาวะไตวายเฉียบพลัน เป็นอันตรายหรือไม่? ดังนั้นเราสามารถยึดตามการลุกลามของภาวะไตวายเฉียบพลันได้ 4 ระยะและอาการต่อไปนี้เพื่อประเมินระดับภาวะ:
ระยะที่ 1: ใน 24 ชั่วโมงแรก ผู้ป่วยจะรู้สึกเหนื่อย คลื่นไส้ อาเจียน หายใจลำบาก เจ็บหน้าอก ปัสสาวะลดลง และไม่มีปัสสาวะ ในเวลานี้ ผู้ป่วยจำเป็นต้องได้รับการรักษาอย่างทันท่วงทีเพื่อหลีกเลี่ยงการลุกลามไปสู่ระยะที่ 2
ระยะที่ 2: อาการรุนแรงและภาวะแทรกซ้อนรุนแรงจนผู้ป่วยอาจเสียชีวิตได้ ปัสสาวะออกน้อย ไม่มีปัสสาวะอาการบวมน้ำ ปัสสาวะออกน้อย ไม่มีปัสสาวะอาจปรากฏขึ้นอย่างรวดเร็วทั้งนี้ขึ้นอยู่กับสภาพ ร่วมกับอาการของของเหลวส่วนเกิน เช่น ปอดบวม และภาวะหัวใจล้มเหลว
ระยะที่ 3: ปริมาณปัสสาวะจะค่อยๆ กลับมาเป็นปกติ โดยเฉลี่ยประมาณ 5-7 วัน
ระยะที่ 4: ผู้ป่วยจะค่อยๆ ฟื้นตัว ขึ้นอยู่กับสาเหตุ อาจใช้เวลา 2 – 6 สัปดาห์ โดยเฉลี่ยประมาณ 4 สัปดาห์
คำตอบสำหรับคำถามที่ว่าภาวะไตวายเฉียบพลันเป็นอันตรายหรือไม่นั้นขึ้นอยู่กับระดับที่แตกต่างกัน นอกจากนี้แพทย์ยังพยากรณ์ภาวะไตวายเฉียบพลันได้อีกด้วย ทั้งนี้ขึ้นอยู่กับสาเหตุของภาวะไตวายเฉียบพลัน
ก่อนหน้านี้ไตวายเฉียบพลันเป็นโรคหนึ่งที่มีความเสี่ยงต่อการเสียชีวิตสูงบางครั้งอาจสูงถึงกว่า 80% โรคนี้เกิดขึ้นอย่างกะทันหันและดำเนินไปอย่างรวดเร็วในระยะเวลาอันสั้นโดยมีภาวะแทรกซ้อน เช่น
โพแทสเซียมสูง ปอดบวม เลือดออกในทางเดินอาหาร ปัญหาหลอดเลือดหัวใจ เป็นต้น อย่างไรก็ตาม ด้วยความก้าวหน้าของวิทยาศาสตร์การแพทย์ ด้วยเทคโนโลยีและเทคโนโลยีที่ทันสมัยในปัจจุบันทำให้อัตราการเสียชีวิตของผู้ป่วยด้วย ภาวะไตวายเฉียบพลันลดลงอย่างมีนัยสำคัญที่ประมาณ 50%
ผู้ป่วยที่เสียชีวิตจากภาวะไตวายเฉียบพลันมักตกอยู่ในภาวะต่างๆ เช่น ภาวะช็อกจากการติดเชื้อ เลือดออก การหายใจล้มเหลว การบาดเจ็บสาหัส ผู้สูงอายุ ผู้ที่มีโรคประจำตัว เป็นต้น เมื่อตรวจพบตั้งแต่เนิ่นๆ และการรักษาเชิงรุก ภาวะไตวายเฉียบพลันสามารถควบคุมได้อย่างสมบูรณ์ ลดอัตราการเสียชีวิต
4. ความสำคัญของโภชนาการสำหรับผู้ป่วยไตวาย
โภชนาการระหว่างการรักษาโรคมีความสำคัญอย่างยิ่งโดยเฉพาะกับผู้ป่วยไตวาย โภชนาการที่เพียงพอและเหมาะสมช่วยรักษาสุขภาพของไต ควบคุมกิจกรรมการกรองไต และสนับสนุนการผลิตฮอร์โมนอื่นๆ เพื่อให้ร่างกายทำงานได้ดี จากนั้นจะช่วยชะลอการลุกลามของโรคไตและยืดเวลาโดยไม่ต้องฟอกไต
เมื่อไตของคุณทำงานได้ไม่ดีเท่าที่ควร ของเสียก็จะสะสมอยู่ในร่างกายของคุณ เมื่อเวลาผ่านไป ของเสียและของเหลวส่วนเกินอาจทำให้เกิดปัญหาหัวใจ กระดูก และสุขภาพอื่นๆ ได้
การสร้างอาหารสำหรับผู้ป่วยไตวายต้องเหมาะสมและปฏิบัติตามคำแนะนำของแพทย์หรือนักโภชนาการ อาหารสำหรับผู้ป่วยไตวายมีความเข้มงวดขึ้นอยู่กับระยะของโรค ทำความเข้าใจและปฏิบัติตามหลักการพื้นฐานต่อไปนี้: ให้พลังงานเพียงพอแต่ต้องลดโปรตีนและไขมันเหลือประมาณ 20% ของพลังงาน ลดเกลือ ลดฟอสฟอรัส แคลเซียมเพิ่มขึ้น กินวิตามินบีและอีให้เพียงพอและดื่มน้ำให้เพียงพอ
5. โภชนาการสำหรับผู้ป่วยไตวาย

สาเหตุของโรคไตเรื้อรังคือความผิดปกติในโครงสร้างหรือการทำงานของไตเป็นเวลานานกว่า 3 เดือน ซึ่งส่งผลเสียต่อสุขภาพ ประชากรประมาณ 10-13% มีโรคนี้
หลักโภชนาการสำหรับผู้ที่เป็นโรคไตเรื้อรังก่อนการฟอกไตมีดังนี้
- โปรตีน: ใช้ประมาณ 0.6-0.8 กรัม/กก./วัน ความต้องการโปรตีนในอาหารจะแตกต่างกันไปขึ้นอยู่กับความรุนแรงของโรค ควรให้ความสำคัญกับโปรตีนที่มีคุณค่าทางชีวภาพสูง เช่น ปลา ไข่ เนื้อไม่ติดมัน และนม การลดโปรตีนในอาหารช่วยชะลอการลุกลามของโรคไปจนถึงภาวะไตวายเรื้อรังระยะสุดท้าย
- พลังงาน: ความต้องการพลังงานประมาณ 35-40 กิโลแคลอรี/กก./วัน
- ไขมัน: น้อยกว่า 30% ของพลังงานอาหารทั้งหมด
- ฟอสฟอรัส: ควรเสริม 300-600 มก. ต่อวัน
- แคลเซียม: ควรเสริม 900-1200 มก. ต่อวัน
- โซเดียม: ประมาณ 1,000-2,000 มก./วัน ขึ้นอยู่กับระดับของอาการบวมน้ำและความดันโลหิต
- ธาตุเหล็ก: เมื่อผู้ป่วยรับประทานอาหารมังสวิรัติหรืออาหารที่มีโปรตีนต่ำ จำเป็นต้องมีธาตุเหล็กเพิ่มเติม
- โพแทสเซียม: เสริมประมาณ 2,000-3,000 มก./วัน เมื่อมีโพแทสเซียมในเลือดเพิ่มขึ้น บวมน้ำ หรือปัสสาวะไม่บ่อย ให้จำกัดให้น้อยกว่า 1,000 มก. ระหว่างมื้ออาหาร อย่าดื่มน้ำซุปมากเกินไปเนื่องจากมีโพแทสเซียมมาก
- วิตามิน : ควรเสริมวิตามินที่ละลายในน้ำ เช่น วิตามินบี วิตามินซี หากผู้ป่วยมีอาการกระดูกเสื่อมหรือพาราไทรอยด์ทำงานเกินสามารถเสริมวิตามินที่ละลายในไขมันได้ เช่น วิตามินดี3
- เกลือ: เกลือควรจำกัดในการเตรียมอาหาร
- น้ำ: ปรับสมดุลปริมาณน้ำเข้าและปริมาณน้ำออก