โรคไตอักเสบเรื้อรังเป็นกลุ่มอาการทางคลินิกที่เกิดจากกลุ่มของโรคไต ซึ่งรวมถึงการอักเสบของโกลเมอรูลัส และการอักเสบของเส้นเลือดฝอยในเปลือกไต เกิดความเสียหายอย่างช้าๆ และเรื้อรังที่ไตทั้งสองข้าง ทำให้การทำงานของไตค่อยๆ ลดลง อาการทางคลินิกคือ อาการบวมเป็นระยะ ความดันโลหิตสูง มีโปรตีนและเม็ดเลือดแดงในปัสสาวะเป็นประจำ ซึ่งส่งผลเสียต่อสุขภาพของผู้ป่วย นำไปสู่ภาวะไตวายเรื้อรังที่รุนแรงขึ้นเรื่อยๆ จนกระทั่งเข้าสู่ภาวะไตวายระยะสุดท้าย
1.โรคไตอักเสบเรื้อรังคืออะไร
โรคไตอักเสบเรื้อรังเป็นกลุ่มอาการทางคลินิกที่เกิดจากกลุ่มของโรคไต ซึ่งรวมถึงการอักเสบของโกลเมอรูลัสและการอักเสบของเส้นเลือดฝอยในเปลือกไต เกิดความเสียหายอย่างช้าๆ และเรื้อรังที่ไตทั้งสองข้าง ทำให้การทำงานของไตค่อยๆ ลดลง อาการทางคลินิกคือ อาการบวมเป็นระยะ ความดันโลหิตสูง มีโปรตีนและเม็ดเลือดแดงในปัสสาวะเป็นประจำ
แต่อาจมีอาการแสดงอย่างเงียบๆ โดยมีเพียงโปรตีนและเม็ดเลือดแดงในปัสสาวะโดยไม่มีอาการทางคลินิก ซึ่งส่งผลเสียต่อสุขภาพของผู้ป่วย นำไปสู่ภาวะไตวายเรื้อรังที่รุนแรงขึ้นเรื่อยๆ จนกระทั่งเข้าสู่ภาวะไตวายระยะสุดท้าย
2. 5 ระยะของการพัฒนาของโรคไตอักเสบเรื้อรัง
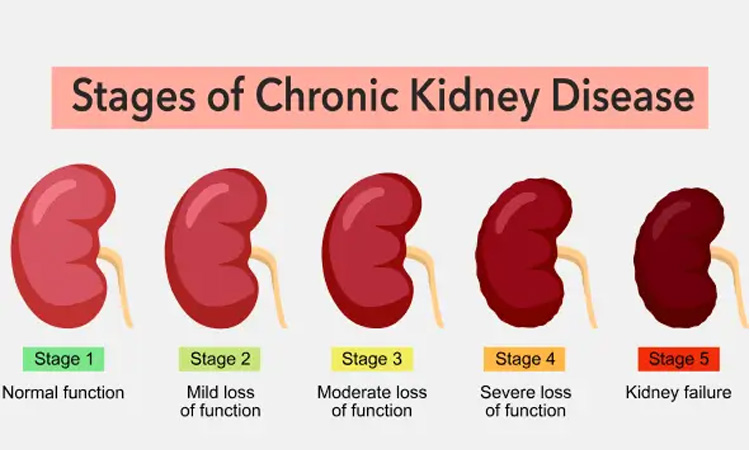
โรคไตอักเสบเรื้อรังประกอบด้วยกลุ่มอาการสองกลุ่ม: กลุ่มอาการของโรคไตเรื้อรังตามความผิดปกติของปัสสาวะ (โปรตีนและเม็ดเลือดแดงในปัสสาวะ) และภาพความผิดปกติผ่านการอัลตราซาวนด์ไต และกลุ่มอาการของการทำงานของไตที่ลดลง ซึ่งแสดงลักษณะโดยอัตราการกรองของโกลเมอรูลัสที่ลดลง (GFR)
ดังนั้น มูลนิธิไตแห่งชาติของสหรัฐอเมริกา (NKF) จึงได้จัดประเภทของโรคไตเรื้อรังออกเป็นห้าระยะ ตั้งแต่เริ่มเป็นโรคไตจนถึงภาวะไตวายระยะสุดท้าย การจัดประเภทนี้ช่วยในการกำหนดกลยุทธ์การรักษาที่เหมาะสมสำหรับแต่ละระยะ และปัจจุบันมีการใช้กันอย่างแพร่หลายทั่วโลก
ระยะที่ 1: การทำงานของไตยังคงปกติ ผู้ป่วยมีโรคไตเรื้อรัง แต่อัตราการกรองของโกลเมอรูลัสยังคงปกติ (≥ 90 มล./นาที) กลยุทธ์การรักษาในระยะนี้คือการวินิจฉัยโรค หาสาเหตุของโรค และรักษาเพื่อชะลอการลุกลามของโรค ลดความเสี่ยงต่อโรคหัวใจและหลอดเลือด
ระยะที่ 2: การทำงานของไตลดลง (ไตวายเล็กน้อย) ระยะนี้มีลักษณะเฉพาะคือผู้ป่วยมีโรคไตเรื้อรัง ความเสียหายของไตทำให้การทำงานของไตลดลง อัตราการกรองของโกลเมอรูลัสอยู่ที่ 60-89 มล./นาที กลยุทธ์การรักษาในระยะนี้คือการประเมินความก้าวหน้าและการรักษาเพื่อชะลอการลุกลามของโรค
ระยะที่ 3: ไตวายระดับปานกลาง ลักษณะเฉพาะของระยะนี้คืออัตราการกรองของโกลเมอรูลัสอยู่ที่ 30-59 มล./นาที กลยุทธ์การรักษาในระยะนี้คือการประเมิน ป้องกัน และรักษาภาวะแทรกซ้อน
ระยะที่ 4: ไตวายรุนแรง ลักษณะเฉพาะของระยะนี้คืออัตราการกรองของโกลเมอรูลัสลดลงมากเหลือ 15-29 มล./นาที แผนการรักษาในระยะนี้คือการเตรียมการรักษาด้วยการบำบัดทดแทนไต
ระยะที่ 5: ไตวายรุนแรงมาก (ไตวายระยะสุดท้าย) ลักษณะเฉพาะของระยะนี้คือความรุนแรงของอาการไตวาย อัตราการกรองของโกลเมอรูลัสเหลือเพียง < 15 มล./นาที การรักษาในระยะนี้คือการบำบัดทดแทนไต
3. สาเหตุของโรคไตอักเสบเรื้อรัง
เป็นโรคไตอักเสบเรื้อรังที่ไม่ทราบสาเหตุ ความเสียหายของโกลเมอรูลัสเกิดจากกลไกภูมิคุ้มกัน
รูปแบบการตกตะกอนของคอมเพล็กซ์ภูมิคุ้มกันในโกลเมอรูลัส:
คอมเพล็กซ์ภูมิคุ้มกันที่ไหลเวียนอยู่ในเลือดแล้วตกตะกอนในโกลเมอรูลัส เช่น โรคลูปัส โรคไต IgA
องค์ประกอบโครงสร้างของโกลเมอรูลัสเป็นแอนติเจน แอนติเจนกระตุ้นให้ร่างกายสร้างแอนติบอดี ปฏิกิริยาแอนติเจน-แอนติบอดีเกิดขึ้นที่โกลเมอรูลัส ตัวอย่างเช่น กลุ่มอาการกู้ดพาสเจอร์ (Goodpasture syndrome) ในกลุ่มอาการกู้ดพาสเจอร์ แอนติเจนคือสายอัลฟา 3 ของคอลลาเจนชนิดที่ 4 ในโครงสร้างของเยื่อฐานโกลเมอรูลัส
แอนติเจนอิสระที่ไหลเวียนอยู่ในเลือดและถูก “ฝัง” ในโกลเมอรูลัส ปฏิกิริยาแอนติเจน-แอนติบอดีเกิดขึ้นที่โกลเมอรูลัส ตัวอย่างเช่น โรคลูปัส คอมเพล็กซ์ฮิสโตน-ดีเอ็นเอเป็นแอนติเจนในโรคลูปัส ไหลเวียนอยู่ในเลือด และเมื่อไปถึงผิวเซลล์และเยื่อฐานโกลเมอรูลัสจะถูก “ฝัง” ในเนื้อเยื่อนี้ แอนติเจนนี้เป็นเป้าหมายของแอนติบอดีต้านดีเอ็นเอ
แอนติเจน:
ยกเว้นโรคไตหลังการติดเชื้อ โรคแอนติบอดีต่อต้านเยื่อฐานโกลเมอรูลัส และโรคแอนติบอดีต่อต้านไซโตพลาสซึมของนิวโทรฟิล ซึ่งทราบแอนติเจนที่แน่ชัดแล้ว โรคไตอักเสบเรื้อรังปฐมภูมิอื่นๆ ยังไม่สามารถระบุแอนติเจนได้ เชื่อกันว่ามีแหล่งที่มาของแอนติเจนสองแหล่งคือ แอนติเจนภายนอกและแอนติเจนภายใน
แอนติเจนภายนอก อาจเป็นส่วนประกอบของจุลินทรีย์ สารแปลกปลอมที่เข้าสู่ร่างกาย
แอนติเจนภายใน อาจเป็นโปรตีนที่ผิดปกติที่สร้างขึ้นภายใต้อิทธิพลของเอนไซม์ของจุลินทรีย์ โปรตีนที่ผิดปกติที่ผลิตจากเนื้องอก หรือ IgG ของผู้ป่วยเองที่เปลี่ยนแปลงไปเป็นแอนติเจนด้วยตนเองเนื่องจากความผิดปกติของระบบภูมิคุ้มกัน
ปฏิกิริยาแอนติเจน-แอนติบอดีสร้างคอมเพล็กซ์แอนติเจน-แอนติบอดี (คอมเพล็กซ์ภูมิคุ้มกัน) ที่ไหลเวียนอยู่ในเลือด หากมีแอนติเจนน้อยและมีแอนติบอดีมากเกินไป คอมเพล็กซ์ภูมิคุ้มกันที่เกิดขึ้นมักจะมีขนาดใหญ่ ซึ่งจะถูกเซลล์ของระบบเรติคูโลเอนโดทีเลียลจับ ย่อยสลาย และกำจัดออกจากระบบไหลเวียนโลหิต
หากมีแอนติบอดีน้อยและแอนติเจนมากเกินไป ภูมิคุ้มกันเชิงซ้อนที่เกิดขึ้นมักจะมีขนาดเล็กและสามารถเล็ดลอดผ่านการควบคุมของเซลล์ระบบเรติคูโลเอนโดทีเลียล และคงอยู่ในระบบไหลเวียนโลหิต ภูมิคุ้มกันเชิงซ้อนเหล่านี้จะตกตะกอนที่ไตในระหว่างกระบวนการกรองของไต
ตำแหน่งที่ภูมิคุ้มกันเชิงซ้อนตกตะกอนในไต ขึ้นอยู่กับขนาดและประจุของภูมิคุ้มกันเชิงซ้อน โดยสามารถตกตะกอนในตำแหน่งต่างๆ ภายในไต มีสี่ตำแหน่งที่ภูมิคุ้มกันเชิงซ้อนตกตะกอนในไต ได้แก่:
การตกตะกอนของภูมิคุ้มกันเชิงซ้อนใต้เซลล์บุผนังหลอดเลือด (ในช่องว่างระหว่างเซลล์บุผนังหลอดเลือดและเยื่อฐาน)
การตกตะกอนของภูมิคุ้มกันเชิงซ้อนในเยื่อฐานของไต ทำให้เยื่อฐานหนาขึ้น สามารถแบ่งแยกเยื่อฐาน ทำให้เกิดเป็นหนาม (ภาวะไตอักเสบเยื่อหุ้มชนิดที่ 1 และ 3) หากมีการตกตะกอนส่วนใหญ่อยู่ที่ชั้นหนาแน่นของเยื่อฐาน จะเรียกว่าโรคชั้นหนาแน่น (ภาวะไตอักเสบเยื่อหุ้มชนิดที่ 2)
การตกตะกอนของภูมิคุ้มกันเชิงซ้อนใต้เซลล์บุผิว (podocyte) ภูมิคุ้มกันเชิงซ้อนจะอยู่ในช่องว่างระหว่างเซลล์บุผิวและเยื่อฐาน
กระบวนการอักเสบในไต
กระบวนการอักเสบในไตเป็นกระบวนการอักเสบปลอดเชื้อ เกิดจากปฏิกิริยาระหว่างแอนติเจนและแอนติบอดี และการตกตะกอนของภูมิคุ้มกันเชิงซ้อนในไต ซึ่งกระตุ้นระบบคอมพลีเมนต์ กระตุ้นเม็ดเลือดขาวหลายชนิด เช่น นิวโทรฟิล โมโนไซต์ เซลล์มาสต์ กระตุ้นระบบไค닌 ระบบการแข็งตัวของเลือด เพื่อกำจัดภูมิคุ้มกันเชิงซ้อน
ผลของกระบวนการข้างต้นคือการเกิดการอักเสบและความเสียหายของไต ทำให้การซึมผ่านของเยื่อฐานของไตเปลี่ยนแปลง ไตจึงปล่อยให้เม็ดเลือดแดงและโปรตีนรั่วไหล vàoปัสสาวะ
กระบวนการอักเสบในไตที่ไม่สิ้นสุดและรุนแรงขึ้นเรื่อยๆ เป็นระยะๆ เนื่องจากยังไม่ทราบสาเหตุที่แน่ชัดและยังไม่สามารถกำจัดแอนติเจนได้ ในขณะเดียวกัน ตัวกระบวนการอักเสบในไตเองก็ปล่อยสารสื่อกลางที่ก่อการอักเสบ (mediators) สารเคมีที่ดึงดูดเม็ดเลือดขาว เอนไซม์ที่ย่อยสลาย หรือเกิดจากความผิดปกติของระบบภูมิคุ้มกัน ทำให้กระบวนการอักเสบดำเนินต่อไป
ปฏิกิริยาการอักเสบในไตแสดงออกโดยการเพิ่มจำนวนของเซลล์ไต เช่น เซลล์เมแซงเจียล เซลล์บุผนังหลอดเลือด การบวมของเซลล์บุผนังหลอดเลือด เซลล์บุผิว การหลอมรวมของฐานเซลล์บุผิว การแทรกซึมของเซลล์อักเสบ เช่น นิวโทรฟิล โมโนไซต์ ลิมโฟไซต์ เข้าสู่ไต การหนาตัวของเยื่อฐานของไต การขยายตัวของช่องว่างระหว่างหลอดเลือด และการเพิ่มจำนวนของสารเมแซงเจียล
สารเมแซงเจียลที่เพิ่มจำนวนขึ้นสามารถล้นจากช่องว่างระหว่างหลอดเลือด เข้าสู่ช่องว่างระหว่างเซลล์บุผนังหลอดเลือดและเยื่อฐานของไต เกิดเป็นรูปร่างขอบคู่ (double contour หรือ tram-track appearance) ของเยื่อฐานของไต มีการตกตะกอนของภูมิคุ้มกันเชิงซ้อน คอมพลีเมนต์ และไฟบรินในไต การเปลี่ยนแปลงเหล่านี้จะค่อยๆ ทำให้เกิดพังผืดในไต ไตที่เป็นพังผืดจะถูกกำจัดออกจากการทำงาน
จำนวนไตที่ถูกกำจัดออกจากการทำงานมากขึ้นเรื่อยๆ ทำให้การทำงานของไตลดลงอย่างต่อเนื่องและไม่สามารถฟื้นฟูได้ ในที่สุดไตทั้งสองข้างจะไม่สามารถทำงานได้อีกต่อไป ผู้ป่วยจะเกิดภาวะไตวายระยะสุดท้าย
ตัวอย่างของรอยโรคทางพยาธิวิทยาบางชนิด
- โรคไตเปลี่ยนแปลงน้อยที่สุด
- ภาวะไตแข็งแบบปล้องบางส่วน
- ภาวะไตอักเสบแบบกระจาย
- ภาวะไตอักเสบเยื่อหุ้ม
โรคของระบบ
- โรคลูปัส
- โรคกล้ามเนื้ออักเสบและโรคผิวหนังอักเสบร่วมกับกล้ามเนื้ออักเสบ)
- โรคแข็งผิว
โรคเกี่ยวกับการเผาผลาญ
- เบาหวาน
- โรคอะไมลอยโดสิส
โรคความดันโลหิตสูง
ผู้ที่มีความดันโลหิตสูงอาจทำให้หลอดเลือดที่ส่งเลือดไปยังไตเสียหาย เมื่อเวลาผ่านไป ความดันโลหิตที่ไม่ได้รับการควบคุมจะนำไปสู่ภาวะหลอดเลือดแข็ง โดยเฉพาะหลอดเลือดเล็กๆ ในไต
4. อาการของภาวะไตอักเสบเรื้อรัง
ภาวะไตอักเสบเรื้อรังในระยะแรกมักจะไม่มีอาการ ดังนั้นหากผู้ป่วยไม่ได้ไปพบแพทย์เพื่อตรวจโรคอื่นๆ หรือตรวจสุขภาพประจำปี ก็จะยากที่จะตรวจพบภาวะไตอักเสบเรื้อรังในระยะแรกได้
ผู้ป่วยจะเริ่มสังเกตเห็นอาการทางคลินิกเมื่อไตทำงานลดลงอย่างเห็นได้ชัดในการกรองน้ำและของเสียออกจากเลือด
จากนั้นผู้ป่วยจะเริ่มมีอาการต่างๆ เช่น:
- อาการทางคลินิก
- คันผิวหนัง
- กล้ามเนื้อเป็นตะคริว
- สุขภาพทรุดโทรมอย่างเห็นได้ชัด
- คลื่นไส้ อาเจียน ท้องอืด ย่อยยาก
- เบื่ออาหาร
- บวมที่ขา ข้อเท้า และเท้า มีแนวโน้มเพิ่มขึ้นและรุนแรงขึ้นเรื่อย
- ความถี่ในการปัสสาวะเปลี่ยนแปลงผิดปกติ (มากขึ้นหรือน้อยลง) มีแนวโน้มน้อยลง
- ภาวะโลหิตจาง: ระยะแรกอาจมีอาการเล็กน้อยหรือไม่มีอาการเลย เมื่ออาการรุนแรงขึ้น ความรุนแรงก็จะมากขึ้น
- มีฟองและเลือดปนในปัสสาวะ
- หายใจลำบาก
ภาวะแทรกซ้อนที่อาจเกิดขึ้นเมื่อเป็นโรคไตอักเสบเรื้อรัง
ผลกระทบต่อสุขภาพเบื้องต้นเมื่อเป็นโรคไตอักเสบเรื้อรัง คือ การสะสมของเสียหรือสารพิษในเลือด เนื่องจากไตที่ได้รับความเสียหายจะมีประสิทธิภาพในการกรองปัสสาวะและของเสียน้อยลงกว่าไตที่แข็งแรง
นอกจากนี้ ผู้ป่วยอาจมีภาวะความดันโลหิตสูงเนื่องจากไตสูญเสียการควบคุมความดันโลหิต การสูญเสียโปรตีนในเลือด และการสูญเสียเม็ดเลือดแดงผู้ป่วยโรคไตอักเสบเรื้อรัง หากไม่รักษาและควบคุมสุขภาพ
ของไต ระยะยาวอาจเกิดภาวะแทรกซ้อนที่เป็นอันตรายถึงชีวิตได้ ภาวะแทรกซ้อนที่อาจพบในผู้ป่วยโรคไตอักเสบเรื้อรัง ได้แก่:
- โรคไตอักเสบเรื้อรัง
- ความดันโลหิตสูง ซึ่งอาจมีอาการความดันโลหิตสูงอย่างเฉียบพลัน และภาวะหัวใจล้มเหลว
- ภาวะไตวายเฉียบพลัน
- ไตอักเสบรุนแรงเฉียบพลัน
- ภาวะแทรกซ้อนเกี่ยวกับเลือด: ภาวะโลหิตจาง, ภาวะเลือดออก
- ภาวะแทรกซ้อนเกี่ยวกับกระดูก
- โรคกระดูกพรุน โรคกระดูกอ่อน
5. ควรพบแพทย์เมื่อใด?
โรคไตอักเสบถือเป็นโรคร้ายแรงที่ส่งผลกระทบต่อสุขภาพอย่างมาก ดังนั้นผู้ป่วยควรไปพบแพทย์ทันทีเมื่อมีอาการที่สงสัยว่าเป็นโรคไตอักเสบ
นอกจากนี้ ผู้เชี่ยวชาญทางการแพทย์แนะนำให้ตรวจสุขภาพประจำปีอย่างน้อยปีละ 2 ครั้ง สำหรับโรคไตอักเสบเรื้อรัง มักจะไม่มีอาการในระยะแรก
อย่างไรก็ตาม ผลการตรวจสุขภาพประจำปีสามารถช่วยให้ผู้ป่วยทราบถึงความผิดปกติของไตได้จากผลการตรวจทางห้องปฏิบัติการ เช่น ระดับโปรตีนและเลือดในปัสสาวะที่สูงกว่าปกติ
ดังนั้น จึงควรได้รับการรักษาอย่างทันท่วงทีเพื่อลดความรุนแรงและชะลอการดำเนินโรค
การตรวจพบโรคไตอักเสบเรื้อรังตั้งแต่ระยะแรกมีความสำคัญอย่างยิ่ง การรักษาในระยะแรกจะง่ายและควบคุมได้ดีกว่า เนื่องจากอัตราการกรองของไตยังไม่ลดลงมาก และอาการของโรคยังไม่ส่งผลกระทบต่อ
สุขภาพและคุณภาพชีวิตของผู้ป่วย
แพทย์สามารถประเมินความรุนแรงของโรคเพื่อวางแผนการรักษาที่เหมาะสม และจำกัดความเสี่ยงของภาวะแทรกซ้อนที่เป็นอันตราย
ใครบ้างที่มักเป็นโรคไตอักเสบเรื้อรัง
โรคไตอักเสบเรื้อรังสามารถเกิดขึ้นได้กับทุกเพศทุกวัย อย่างไรก็ตาม ผู้ที่มีความเสี่ยงต่อการเป็นโรคไตอักเสบเรื้อรังมักมีลักษณะดังต่อไปนี้:
- ผู้ที่เคยเป็นโรคไตอักเสบเฉียบพลัน
- ผู้ป่วยโรคเบาหวาน ความดันโลหิตสูง หรือโรคหัวใจและหลอดเลือด
- ผู้ที่มีประวัติครอบครัวเป็นโรคไต โดยเฉพาะโรคไตอักเสบ
- ผู้สูงอายุ

ปัจจัยที่เพิ่มความเสี่ยงต่อการเกิดโรค
ปัจจัยที่อาจเพิ่มความเสี่ยงต่อการเป็นโรคไตอักเสบเรื้อรังที่คุณควรทราบ ได้แก่:
- การติดเชื้อแบคทีเรียหรือไวรัสในส่วนใดของร่างกายก็ตาม อาจทำให้โรครุนแรงขึ้น
- ผู้ที่สูบบุหรี่และดื่มแอลกอฮอล์เป็นประจำ
- ผู้ที่เป็นโรคไตอักเสบเฉียบพลันเป็นเวลานานหรือกำเริบหลายครั้ง*
- ผู้ที่ใช้ยาที่เป็นอันตรายต่อไตเป็นประจำ
- ผู้ที่รับประทานอาหารที่มีโซเดียมสูง
ผู้ที่มีภาวะโรคอ้วน
ปัจจัยทางภูมิศาสตร์และเชื้อชาติ เช่น ชาวแอฟริกันอเมริกันหรือชาวอเมริกันเชื้อสายเอเชีย
ผู้ที่มีความผิดปกติของโครงสร้างไต
โรคไตอักเสบเรื้อรังเป็นกลุ่มอาการของโรคที่เกิดการอักเสบของglomeruli และเส้นเลือดฝอยภายในไต โรคนี้ทำให้ไตทำงานลดลงในการกรองของเสียและน้ำออกจากเลือด เมื่อเวลาผ่านไป สารพิษจะสะสมในร่างกาย โรคไตอักเสบเรื้อรังอาจนำไปสู่โรคไตอื่นๆ ที่ร้ายแรง เช่น โรคไตวาย ความดันโลหิตสูง หรือภาวะไตวายเฉียบพลัน
ไม่มีวิธีการรักษาโรคไตอักเสบเรื้อรังให้หายขาด ดังนั้นผู้ป่วยต้องควบคุม ดูแล และปรับปรุงการทำงานของไตด้วยโภชนาการ การปรับเปลี่ยนวิถีชีวิต และการใช้ยาเพื่อบรรเทาอาการ